Trujące działanie jadu pszczelego na organizm człowieka
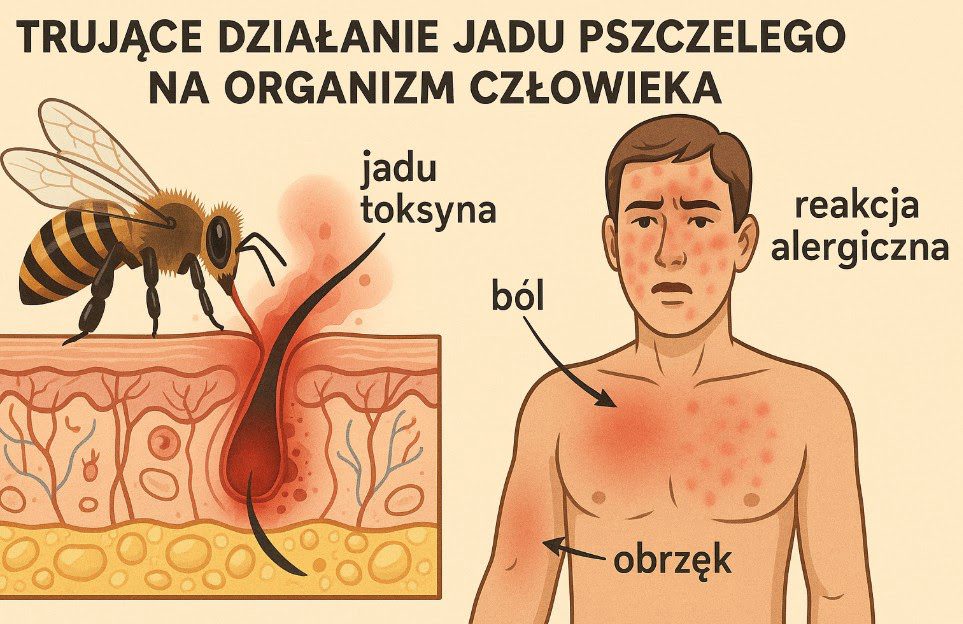
Jad pszczeli, choć ceniony za swoje właściwości lecznicze, może wywierać toksyczne działanie na organizm człowieka, szczególnie w przypadku nadwrażliwości lub przedawkowania. Apitoksyna zawiera ponad osiemdziesiąt różnych związków aktywnych biologicznie, z których wiele może powodować poważne reakcje toksyczne. Znajomość mechanizmów toksycznego działania jadu jest kluczowa zarówno dla bezpiecznego stosowania apiterapii, jak i dla prawidłowego postępowania w przypadku zatruć.
Toksyczność jadu pszczelego wynika głównie z obecności peptydów cytolitycznych, enzymów fosfolipolitycznych oraz amin biogennych, które w odpowiednich stężeniach mogą prowadzić do uszkodzenia komórek i tkanek. Reakcje toksyczne mogą mieć charakter miejscowy lub ogólnoustrojowy, a ich nasilenie zależy od dawki, drogi podania oraz indywidualnej wrażliwości organizmu. Zatrucia jadem pszczelim mogą wystąpić zarówno w wyniku pojedynczego użądlenia przez dużą liczbę pszczół, jak i po stosowaniu preparatów terapeutycznych bez odpowiedniej kontroli medycznej.
Zrozumienie mechanizmów toksycznego działania jadu pszczelego jest niezbędne dla lekarzy, terapeutów zajmujących się apiterapią oraz wszystkich osób narażonych na kontakt z tym produktem. Wczesne rozpoznanie objawów zatrucia i właściwe postępowanie medyczne mogą zadecydować o życiu i zdrowiu pacjenta, szczególnie w przypadku ciężkich reakcji anafilaktycznych.
Mechanizmy toksycznego działania na poziomie komórkowym
Melityna, stanowiąca około pięćdziesięciu procent suchej masy jadu, jest głównym składnikiem odpowiedzialnym za toksyczne działanie cytolityczne. Ten peptyd o masie cząsteczkowej około trzech tysięcy daltonów wbudowuje się w błony komórkowe, powodując ich destabilizację i perforację. Hemoliza erytrocytów jest jednym z najczęściej obserwowanych efektów działania melityny, prowadząca do uwolnienia hemoglobiny do osocza.
Fosfolipaza A2, drugi co do ważności składnik toksyczny jadu, katalizuje hydrolizę fosfolipidów błonowych, prowadząc do uwalniania kwasu arachidonowego i aktywacji kaskady zapalnej. Enzym ten bezpośrednio uszkadza integralność błon komórkowych, a produkty jego działania stymulują syntezę mediatorów zapalnych. Lizofosfolipidy powstające w wyniku działania fosfolipazy A2 wykazują właściwości detergentowe i mogą dodatkowo uszkadzać błony biologiczne.
Hialuronidaza, nazywana również „czynnikiem rozprzestrzeniającym”, ułatwia penetrację innych składników jadu przez tkanki, rozkładając kwas hialuronowy w substancji podstawowej. Ten enzym zwiększa przepuszczalność tkanek i przyspiesza dystrybucję toksycznych składników jadu w organizmie. Synergiczne działanie wszystkich składników jadu prowadzi do wzmocnienia efektów toksycznych każdego z nich z osobna.
Reakcje miejscowe i ich przebieg
Natychmiastowa reakcja miejscowa na użądlenie pszczoły obejmuje ból, zaczerwienienie, obrzęk i podwyższenie temperatury w miejscu iniekcji jadu. Ból ma charakter palący i piekący, wynikający z bezpośredniego działania melityny na receptory bólowe i zakończenia nerwowe. Obrzęk miejscowy może się rozprzestrzeniać na znaczną odległość od miejsca użądlenia, szczególnie na twarzy i kończynach.
Reakcja zapalna rozwija się w ciągu pierwszych godzin i może nasilać się przez kolejne dni. Uwolnione mediatory zapalne, w tym histamina, prostaglandyny i leukotrieny, powodują rozszerzenie naczyń krwionośnych i zwiększenie ich przepuszczalności. Naciek zapalny składa się głównie z neutrofili, eozynofili i makrofagów, które przyczyniają się do usuwania toksyn, ale jednocześnie mogą potęgować uszkodzenie tkanek.
Wtórne infekcje bakteryjne mogą się rozwinąć w miejscu użądlenia, szczególnie gdy zostanie ono nieprawidłowo oczyszczone lub gdy pacjent ma skłonność do drapania. Uszkodzenie bariery skórnej przez składniki jadu ułatwia kolonizację przez patogeny zewnętrzne. Leczenie miejscowych powikłań może wymagać antybiotykoterapii i intensywnej pielęgnacji ran.
Reakcje systemowe i anafilaksja
Reakcja anafilaktyczna jest najcięższą postacią zatrucia jadem pszczelim i może prowadzić do śmierci w ciągu kilkunastu minut od ekspozycji. Mechanizm obejmuje masywne uwolnienie mediatorów z komórek tucznych i bazofilów w całym organizmie, prowadząc do wstrząsu naczyniowego. Objawy anafilaksji obejmują trudności w oddychaniu, spadek ciśnienia tętniczego, tachykardię, nudności, wymioty i utratę przytomności.
Stopień nasilenia reakcji systemowej zależy od indywidualnej wrażliwości, wcześniejszej sensibilizacji oraz ilości jadu dostającego się do organizmu. U osób uczulonych nawet pojedyncze użądlenie może wywołać ciężką reakcję anafilaktyczną. Klasyfikacja reakcji systemowych obejmuje cztery stopnie: od łagodnych objawów skórnych po pełnoobjawowy wstrząs anafilaktyczny.
Mechanizm sensibilizacji polega na pierwotnej ekspozycji na antygeny jadu, w wyniku której dochodzi do produkcji swoistych przeciwciał IgE. Przy ponownym kontakcie z jadem następuje degranulacja komórek tucznych i masywne uwolnienie histaminy oraz innych mediatorów. Reakcja typu I według klasyfikacji Gell-Coombsa jest głównym mechanizmem odpowiedzialnym za objawy anafilaktyczne.
Wpływ na układ krążenia
Kardiotoksyczne działanie jadu pszczelego może się przejawiać zaburzeniami rytmu serca, zmianami ciśnienia tętniczego oraz uszkodzeniem mięśnia sercowego. Melityna bezpośrednio wpływa na błony kardiomiocytów, prowadząc do zaburzeń przewodnictwa i kurczliwości serca. Arytmie mogą obejmować zarówno tachyarytmie, jak i bradyarytmie, w zależności od dawki i indywidualnej wrażliwości.
Zmiany hemodynamiczne wynikają z bezpośredniego działania wazoaktywnych składników jaud oraz z uwolnienia endogennych mediatorów. Fosfolipaza A2 stymuluje produkcję prostaglandyn i leukotrienów, które wpływają na tonus naczyniowy. Hipotensja może być wynikiem zarówno rozszerzenia naczyń obwodowych, jak i zwiększenia przepuszczalności kapilar prowadzącej do utraty płynów z łożyska naczyniowego.
Uszkodzenie endotelium naczyniowego przez składniki jadu może prowadzić do zaburzeń krzepnięcia i rozwoju zakrzepicy lub krwawień. Hialuronidaza zwiększa przepuszczalność ścian naczyniowych, ułatwiając wyciek osocza do przestrzeni pozanaczyniowych. Obrzęk płuc może być powikłaniem ciężkich zatruć systemowych, wynikającym z uszkodzenia kapilar płucnych i zaburzeń permeacji.
Neurotoksyczne efekty działania
Neurotoksyczność jadu pskczelego wynika głównie z działania peptydów takich jak apamina i peptyd degranulujący komórki tuczne na układ nerwowy. Apamina blokuje kanały potasowe w neuronach, prowadząc do zwiększonej pobudliwości układu nerwowego. Objawy neurologiczne mogą obejmować drgawki, zaburzenia świadomości, porażenia oraz zaburzenia funkcji poznawczych.
Działanie na ośrodkowy układ nerwowy może się przejawiać objawami podobnymi do zatrucia, w tym dezorientacją, halucynacjami i zaburzeniami zachowania. Niektóre składniki jadu mogą przekraczać barierę krew-mózg i bezpośrednio oddziaływać na neurony. Encefalopatia toksyczna może rozwinąć się po masywnym zatruciu i prowadzić do trwałych deficytów neurologicznych.
Neuropatie obwodowe mogą wystąpić jako późne powikłanie zatrucia jadem pszczelim, szczególnie po powtarzanych ekspozycjach. Uszkodzenie nerwów obwodowych może prowadzić do zaburzeń czucia, osłabienia mięśniowego i bólu neuropatycznego. Zespół Guillain-Barré został opisywany jako rzadkie powikłanie immunologiczne po zatruciu jadem owadów błonkoskrzydłych.
Wpływ na układ oddechowy
Obstrakcja dróg oddechowych może wystąpić w wyniku obrzęku krtani i gardła po użądleniu w okolicy głowy i szyi. Naciek zapalny w błonie śluzowej może prowadzić do znacznego zwężenia światła dróg oddechowych. Objawy duszności mogą narastać szybko i wymagają natychmiastowej interwencji medycznej, włącznie z możliwością wykonania tracheotomii ratunkowej.
Skurcz oskrzeli jest częstym objawem systemowych reakcji na jad pszczeli, wynikającym z uwolnienia mediatorów zapalnych takich jak histamina i leukotrieny. Pacjenci z astmą oskrzelową są szczególnie narażeni na ciężkie zaostrzenia tej choroby po użądleniu. Niedotlenienie może się rozwinąć w wyniku zaburzeń wentylacji i utrudnionej wymiany gazowej.
Obrzęk płuc może być powikłaniem ciężkich zatruć systemowych, powstającym w wyniku zwiększonej przepuszczalności kapilar płucnych oraz uszkodzenia bariery krew-powietrze. Fosfolipaza A2 może bezpośrednio uszkadzać błony pęcherzyków płucnych. Zespół ostrej niewydolności oddechowej (ARDS) stanowi zagrożenie życia i wymaga intensywnego leczenia w jednostce intensywnej terapii.
Hepatotoksyczność i nefrotoksyczność
Uszkodzenie wątroby po zatruciu jadem pszczelim może wynikać zarówno z bezpośredniego działania toksycznego składników jadu, jak i z wtórnych mechanizmów immunologicznych. Fosfolipaza A2 może uszkadzać błony hepatocytów, prowadząc do uwolnienia enzymów wątrobowych do krwi. Wzrost aminotransferaz (ALT, AST) jest wczesnym markerem uszkodzenia wątroby, który może wystąpić już w pierwszych godzinach po zatruciu.
Mechanizmy hepatotoksyczności obejmują także stres oksydacyjny wynikający z produkcji reaktywnych form tlenu podczas procesów zapalnych. Melityna może prowadzić do peroksydacji lipidów błonowych hepatocytów. Martwica hepatocytów w ciężkich przypadkach może prowadzić do ostrej niewydolności wątroby wymagającej przeszczepienia organu.
Nefrotoksyczność jadu pszczelego może się przejawiać ostrym uszkodzeniem nerek w mechanizmie martwicy cewek nerkowych lub ostrego zapalenia kłębuszków. Hemoliza wywołana przez melitynę prowadzi do uwolnienia hemoglobiny, która może blokować cewki nerkowe. Rabdomioliza z towarzyszącym uszkodzeniem nerek może wystąpić po masywnych zatruciach z powodu uszkodzenia mięśni szkieletowych.
Zaburzenia hematologiczne
Hemoliza jest jednym z najczęściej obserwowanych zaburzeń hematologicznych po zatruciu jadem pszczelim, wynikającym z bezpośredniego działania melityny na błony erytrocytów. Masywna hemoliza może prowadzić do anemii hemolitycznej, żółtaczki i hemoglobinurii. Stopień hemolizy koreluje z dawką jadu i może wymagać przetoczenia koncentratu krwinek czerwonych.
Koagulopatia może rozwinąć się w wyniku działania fosfolipazy A2 na płytki krwi i czynniki krzepnięcia. Uszkodzenie endotelium naczyniowego może aktywować kaskadę krzepnięcia, prowadząc do rozsianego krzepnięcia wewnątrznaczyniowego. DIC (rozproszone krzepnięcie wewnątrznaczyniowe) jest ciężkim powikłaniem mogącym prowadzić do krwawień i niedokrwienia organów.
Zaburzenia układu immunologicznego mogą obejmować zarówno nadmierną aktywację, jak i wtórny niedobór immunologiczny. Masywne uwolnienie mediatorów zapalnych może prowadzić do zespołu odpowiedzi zapalnej całego organizmu (SIRS). Wtórne infekcje mogą wystąpić w wyniku osłabienia mechanizmów obronnych organizmu po ciężkim zatruciu.
Czynniki zwiększające ryzyko zatrucia
Wiek pacjenta ma istotne znaczenie dla ryzyka i ciężkości zatrucia jadem pskczelym. Dzieci i osoby starsze są bardziej narażone na ciężkie powikłania ze względu na niedojrzałość lub osłabienie mechanizmów detoksykacyjnych. Masa ciała wpływa na stężenie jadu w organizmie – mniejsze osoby są bardziej narażone na działanie toksyczne przy tej samej dawce absolutnej.
Choroby współistniejące znacząco zwiększają ryzyko powikłań po zatruciu jadem. Pacjenci z astmą, chorobami serca, niewydolnością nerek lub wątroby są szczególnie narażeni na ciężkie reakcje. Przyjmowane leki, szczególnie inhibitory ACE, beta-blokery i niesteroidowe leki przeciwzapalne, mogą nasilać działanie toksyczne jadu lub utrudniać leczenie.
Wcześniejsza sensibilizacja na jad pszczeli jest najważniejszym czynnikiem ryzyka rozwoju ciężkich reakcji anafilaktycznych. Historia wcześniejszych reakcji na użądlenia, nawet łagodnych, wskazuje na zwiększone ryzyko. Zawód i miejsce zamieszkania mogą zwiększać ekspozycję na jad – pszczelarze, rolnicy i mieszkańcy obszarów wiejskich są bardziej narażeni na użądlenia.
Diagnostyka zatruć i biomarkery
Rozpoznanie zatrucia jadem pskczelim opiera się głównie na wywiadzie i obrazie klinicznym, ponieważ specyficzne testy laboratoryjne nie są rutynowo dostępne. Historia użądlenia lub kontaktu z pszczołami w połączeniu z charakterystycznymi objawami pozwala na postawienie diagnozy. Czas pojawienia się objawów po ekspozycji jest kluczowy – reakcje natychmiastowe wskazują na mechanizm IgE-zależny.
Badania laboratoryjne pomocne w ocenie ciężkości zatrucia obejmują morfologię krwi z rozmazem, stężenie hemoglobiny wolnej w osoczu, aktywność enzymów wątrobowych i nerkowych. Tryptaza surowicy może być podwyższona w ostrym okresie reakcji anafilaktycznej i stanowi marker degranulacji komórek tucznych. Oznaczenie poziomu histaminy ma ograniczoną wartość ze względu na krótki okres półtrwania.
Badania obrazowe mogą być pomocne w ocenie powikłań narządowych. RTG klatki piersiowej może ujawnić obrzęk płuc, a badania echokardiograficzne – zaburzenia funkcji serca. USG jamy brzusznej pozwala ocenić stan wątroby i nerek. EKG może wykazać zaburzenia rytmu lub przewodzenia będące wynikiem kardiotoksycznego działania jadu.
Postępowanie w ostrym zatruciu
Natychmiastowe postępowanie w przypadku użądlenia pszczoły powinno obejmować usunięcie żądła (jeśli jest widoczne) i oczyszczenie rany. Żądło należy usuwać ostrożnie, najlepiej przez zeskrobanie kartą kredytową lub paznokciem, unikając ściskania, które mogłoby doprowadzić do wtłoczenia większej ilości jadu. Zimne okłady mogą zmniejszyć ból i obrzęk w miejscu użądlenia.
Leczenie reakcji miejscowych obejmuje zastosowanie miejscowych kortykosteroidów i antyhistaminików. Doustne antyhistaminiki (cetyryzyna, loratadyna) mogą zmniejszyć swędzenie i obrzęk. NLPZ mogą być pomocne w redukcji bólu i stanu zapalnego, ale należy uważać na możliwe przeciwwskazania u pacjentów z astmą.
Postępowanie w anafilaksji wymaga natychmiastowego podania adrenaliny domięśniowo w dawce 0,3-0,5 mg dla dorosłych. Pozycja przeciwwstrząsowa z uniesieniem kończyn dolnych pomaga utrzymać ciśnienie tętnicze. Należy zapewnić drożność dróg oddechowych i dostęp dożylny do podawania płynów i leków ratunkowych. Transport do szpitala powinien nastąpić natychmiast, nawet jeśli objawy wydają się ustępować.
FAQ
Ile użądleń pszczół może być śmiertelne dla człowieka?
Dla osoby nieuculonej śmiertelna dawka jadu odpowiada zwykle 500-1000 użądleniom, ale osoby wrażliwe mogą umrzeć już po jednym użądleniu. U dzieci próg toksyczności jest znacznie niższy ze względu na mniejszą masę ciała.
Czy można się uodpornić na jad pszczeli?
Paradoksalnie, wielokrotna ekspozycja na jad zwykle prowadzi do zwiększonej wrażliwości poprzez sensibilizację immunologiczną, a nie do uodpornienia. Kontrolowana immunoterapia swoista może zmniejszyć ryzyko reakcji anafilaktycznych u osób uczulonych.
Jak długo mogą utrzymywać się objawy po użądleniu?
Objawy miejscowe mogą utrzymywać się do tygodnia, podczas gdy objawy systemowe zwykle ustępują w ciągu 24-48 godzin przy właściwym leczeniu. Niektóre powikłania neurologiczne lub nerkowe mogą mieć charakter trwały.
Czy wszystkie osoby reagują tak samo na jad pszczeli?
Nie, indywidualna wrażliwość różni się znacznie między ludźmi. Około 0,5-5% populacji wykazuje nadwrażliwość na jad pszczeli, która może prowadzić do ciężkich reakcji anafilaktycznych nawet po pojedynczym użądleniu.
Jakie leki mogą nasilać działanie toksyczne jadu?
Inhibitory ACE, beta-blokery, niesteroidowe leki przeciwzapalne i niektóre antydepresanty mogą nasilać reakcje na jad lub utrudniać leczenie. Pacjenci przyjmujący te leki powinni być szczególnie ostrożni.
Czy jad pszczeli może być wykryty w badaniach toksykologicznych?
Rutynowe badania toksykologiczne nie wykrywają jadu pszczelego. Specjalistyczne testy immunoenzymatyczne mogą wykryć specyficzne składniki jadu, ale nie są powszechnie dostępne i mają ograniczone zastosowanie kliniczne.
Dodaj komentarz